 Болезнь Хашимото (аутоиммунный тиреоидит, тиреоидит Хашимото) – хроническое воспалительное заболевание щитовидной железы аутоиммунного происхождения, которое получило свое название в честь японского врача и ученого Хакару Хасимото, впервые описавшего заболевание в 1912 году. Болезнь Хашимото дианостируется примерно у 3 – 4% населения. Cреди всех заболеваний в эндокринологии, доля болезни Хашимото составляет около 30%. Характерно, что заболевание обнаруживается чаще у женщин, чем у мужчин. Причина заключается в том, что аутоиммунный процесс обусловлен дефектами половой Х-хромосомы. Диагноз чаще ставится женщинам в период менопаузы, т.к. возникает дисбаланс эстрогенов. В детском возрасте болезнь встречается достаточно редко, в основном не больше 0,1 – 1,2%.
Болезнь Хашимото (аутоиммунный тиреоидит, тиреоидит Хашимото) – хроническое воспалительное заболевание щитовидной железы аутоиммунного происхождения, которое получило свое название в честь японского врача и ученого Хакару Хасимото, впервые описавшего заболевание в 1912 году. Болезнь Хашимото дианостируется примерно у 3 – 4% населения. Cреди всех заболеваний в эндокринологии, доля болезни Хашимото составляет около 30%. Характерно, что заболевание обнаруживается чаще у женщин, чем у мужчин. Причина заключается в том, что аутоиммунный процесс обусловлен дефектами половой Х-хромосомы. Диагноз чаще ставится женщинам в период менопаузы, т.к. возникает дисбаланс эстрогенов. В детском возрасте болезнь встречается достаточно редко, в основном не больше 0,1 – 1,2%.
[contents]
Причины возникновения
 Нужно отметить, что на данный момент врачи точно не знают о том, какие именно причины могут вызывать аутоиммунный процесс. Однако, известно, что аутоиммунные заболевания обычно являются наследуемым фактором, и что они развиваются в результате патологической активности иммунной системы человека. Нередко, на ряду с аутоиммунным тиреоидитом, обследование пациента позволяет выявить и другие аутоиммунные заболевания.
Нужно отметить, что на данный момент врачи точно не знают о том, какие именно причины могут вызывать аутоиммунный процесс. Однако, известно, что аутоиммунные заболевания обычно являются наследуемым фактором, и что они развиваются в результате патологической активности иммунной системы человека. Нередко, на ряду с аутоиммунным тиреоидитом, обследование пациента позволяет выявить и другие аутоиммунные заболевания.
Читайте также: Эутиреоз щитовидной железы — что это такое?
Болезнь Хашимото – достаточно распространённое заболевание, которое развивается постепенно по мере того, как антитела разрушают клетки щитовидной железы. При аутоиммунном тиреоидите антитела принимают собственные клетки щитовидной железы за чужеродные и атакуют их, нарушая структуру и функции. В результате — снижается выработка тиреоидных гормонов (трийодтиронин Т3, тироксин Т4) и одновременно повышается синтез тиреотропных гормонов (ТТГ). Болезнь Хашимото провоцируют следующие факторы:
- заболевания щитовидной железы, первичный гипотиреоз, тиреотоксикоз, тиреоидиты;
- наличие острых и хронических заболеваний горла, носа, полости рта, и их осложнения;
- операции на щитовидной железе;
- травмы щитовидной железы;
- интоксикации хлором, фтором, йодом;
- недостаток йода, селена в организме;
- бесконтрольный приём препаратов йода и гормонов;
- поражения организма радиацией, ультрафиолетом;
- плохая экология;
- стрессы.
Формы заболевания
 В зависимости от характерных особенностей заболевания, различают несколько форм болезни Хашимото:
В зависимости от характерных особенностей заболевания, различают несколько форм болезни Хашимото:
- Гипертрофическая. Щитовидная железа увеличена, диффузно-уплотненная, УЗИ показывает множественные узлы. Проявляются симптомы гипотиреоза, гипертиреоза (на начальной стадии). Также встречаются и варианты с эутиреозом (нормальным уровнем гормонов).
- Атрофическая. УЗИ показывает уменьшение размеров щитовидки, состояние всегда сопровождается гипотиреозом. Чаще страдают люди преклонного возраста или лица с радиоактивным поражением. Наиболее тяжёлая и опасная форма болезни Хашимото, которая требует незамедлительного лечения.
- Хроническая (Лимфоматозный тиреоидит). Чаще всего эта форма тиреоидита встречается в комплексе с прочими аутоиммунными заболеваниями и является наследственной. Сопровождается активной инфильтрацией лимфоцитов в ткани щитовидной железы и выработкой антител, разрушающих тиреоциты. Отмечаются симптомы гипотиреоза.
- Послеродовая. Частота встречаемости 5 – 6%. В период беременности организм включает механизмы, подавляющие иммунную функцию. После родов возникает резкая активация иммунитета, что и может спровоцировать развитие аутоиммунного процесса в тканях. Обычно на 14-ой неделе после родов нарушается гормональный фон, появляются признаки тиреотоксикоза: учащённые сокращения сердца, непереносимость высоких температур, отёчность, общая слабость, тремор конечностей, снижение веса, постоянные перепады настроения, перебои менструального цикла. Гипотиреоз развивается только на 19-ой неделе после родов. Очень часто состояние сопутствует послеродовой депрессии.
- Латентная. Течение болезни не связано с беременностью, но симптомы схожи с послеродовой формой. УЗИ не показывает изменений структуры. Выраженного тиреотоксикоза и гипотиреоза не наблюдается.
- Цитокин-индуцированная. Тиреоидит развивается как побочный эффект при длительном лечении интерферонами. При этом выраженного гипотиреоза не наблюдается.
Читайте также: Базедова болезнь
Последние 3 формы не считаются опасными состояниями для здоровья человека, не требуют серьёзного медицинского вмешательства и отличаются благоприятными прогнозами. Гипотиреоз носит временный характер, УЗИ не показывает серьёзных нарушений структуры, а функции органа восстанавливаются достаточно быстро и самостоятельно.
Фазы
В зависимости от продолжительности воздействия болезни, возникают поражения различной степени. В медицине выделяют следующие фазы болезни Хашимото:
- Эутиреоидная. Длится от нескольких месяцев до нескольких лет. Даже на протяжении всей жизни человек может ничего не подозревать о болезни. Секреторная функция остаётся в норме.
- Субклиническая. Т-лимфациты активно разрушают фолликулярные клетки, в результате чего снижается уровень секреции гормона св. Т4. Уровень ТТГ возрастает, что на данной фазе заболевания способствует сохранению эутиреозу.
- Тиреотоксическая. Вследствие разрушения фолликулов происходит высвобождение гормонов. Возникает повышение уровня гормонов Т3 и Т4, появляются симптомы тиреотоксикоза. Попадание в кровь компонентов клеток воспринимается иммунитетом как стресс, в ответ на который вырабатывается ещё больше антител. Когда количество функционирующих клеток падает, появляются симптомы гипотиреоза.
- Гипотиреоидная. В зависимости от формы заболевания, функции щитовидной железы могут постепенно восстановиться. При хронической форме гипотиреоз носит длительный и стойкий характер.
Болезнь Хашимото может быть как монофазной, так и пройти все из перечисленных стадий.
Симптомы
 Несомненно, вопрос о симптомах болезни Хашимото — один из самых популярных. Стоит отметить, что на начальных этапах болезнь может протекать незаметно. Однако, по мере того, как уровень гормонов снижается, что в последствии приводит к гипотиреозу, заболевание обязательно начинает обращать на себя внимание следующими симптомами:
Несомненно, вопрос о симптомах болезни Хашимото — один из самых популярных. Стоит отметить, что на начальных этапах болезнь может протекать незаметно. Однако, по мере того, как уровень гормонов снижается, что в последствии приводит к гипотиреозу, заболевание обязательно начинает обращать на себя внимание следующими симптомами:
- утомляемость;
- раздражительность;
- общая слабость;
- ощущение сонливости;
- перепады настроения;
- зябкость;
- непереносимость холода;
- сухость кожи;
- мешки под глазами;
- выпадение волос;
- ломкость ногтей;
- замедленная речь;
- боли в суставах;
- быстрый набор массы тела;
- запоры.
Диагностика
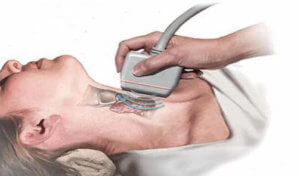 Схожесть некоторых симптомов разных заболеваний щитовидки затрудняет обследование и постановку точного диагноза. Болезнь Хашимото по симптомам схожа с такими заболеваниями, как вирусный тиреоидит, узловой зоб, рак и т. д. Для проведения исследования и постановки диагноза используют:
Схожесть некоторых симптомов разных заболеваний щитовидки затрудняет обследование и постановку точного диагноза. Болезнь Хашимото по симптомам схожа с такими заболеваниями, как вирусный тиреоидит, узловой зоб, рак и т. д. Для проведения исследования и постановки диагноза используют:
- Лабораторный анализ крови на определение количества лимфоцитов;
- Иммунологический анализ крови на уровень аутоантител к тиреоглобулину (АТ-ТГ) и тиреопероксидазе (АТ-ТПО);
- Исследование крови на уровень общих и свободных гормонов (Т3, Т4), ТТГ. Пониженный уровень гормона св. Т3, св. Т4 при повышенном уровне ТТГ – симптом поражения тиреоцитов;
- УЗИ. Показывает эхогенность уплотнённых участков и узлов. Пониженная эхогенность участка говорит о снижение количества коллоидного компонента в фолликулах. Также УЗИ помогает определить размеры и структуру щитовидной железы;
- Пункционная биопсия. Через кожу в ткань органа вводится специальная игла, при помощи которой отбирают пробу. Затем врач проводит цитологическое исследование ткани. Обследование позволяет определить содержание лимфоцитов в тканях железы и исключить тем самым ряд возможных заболеваний;
Отсутствие хотя бы одного из характерных признаков ставит диагноз под сомнение.
Лечение
 Болезнь Хашимото начинают лечить в фазу гипотиреоза, поэтому срочной постановки диагноза, как правило, не требуется. Для лечения аутоиммунного тиреоидита применяют симптоматическую терапию. Специфических методов лечения болезни на данный момент нет. Оно включает в себя меры, направленные на нормализацию гормонального фона, стабилизацию функции щитовидной железы и подавление аутоиммунного процесса.
Болезнь Хашимото начинают лечить в фазу гипотиреоза, поэтому срочной постановки диагноза, как правило, не требуется. Для лечения аутоиммунного тиреоидита применяют симптоматическую терапию. Специфических методов лечения болезни на данный момент нет. Оно включает в себя меры, направленные на нормализацию гормонального фона, стабилизацию функции щитовидной железы и подавление аутоиммунного процесса.
В той ситуации, когда у больного наблюдаются симптомы гипотиреоза, врач назначает лечение препаратами гормонов: Т3, Т4. Дозировка рассчитывается исходя из возраста и пола пациента. В случаях осложнения заболевания другими формами тиреоидита, эндокринолог назначает лечение противовоспалительными гормональными препаратами на основе глюкокортикостероидов (преднизолон). При нарушениях со стороны сердечно-сосудистой системы, назначаются препараты для поддержания функции сердца.
При значительном увеличении железы, или при образовании множественных крупных узлов, врач может рекомендовать хирургическое вмешательство. Операция проводится с целью избегания риска развития рака, а также когда изменённая щитовидка приносит беспокойство и дискомфорт. Для уменьшения титра аутоантител применяют препараты селена. Лечение позволяет уменьшить активность антител и их количество, тем самым облегчить состояние. Также для снижения уровня антител применяют негормональные противовоспалительные средства.
Во время лечения аутоиммунного тиреоидита очень важно периодически проводить обследование и сдавать анализ крови на уровень аутоантител, св. Т3, св. Т4 и ТТГ, поскольку возможны рецидивы заболевания. Особенно часто рецидивирует послеродовая форма при повторной беременности. Женщинам с повышенным уровнем АТ-ТПО и АТ-ТГ, тиреотоксикозом и гипотиреозом необходимо продолжать тщательное наблюдение у эндокринолога, ведь они относятся к группе риска как в период беременности, так и первые месяцы после рождения ребёнка. При надлежащем контроле, соблюдении профилактических мер и правильном, своевременном лечении, врачи дают весьма благоприятный прогноз.
